Dor Pélvica
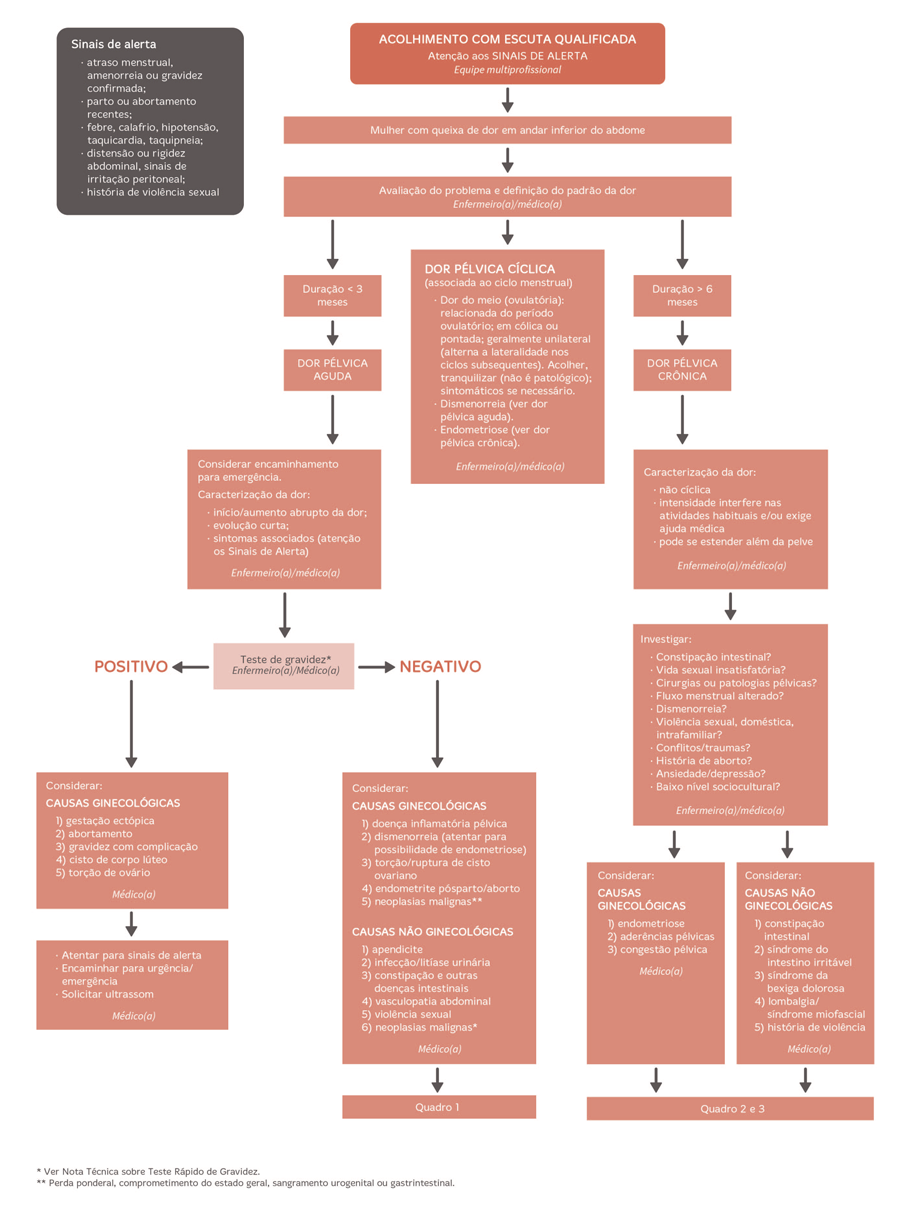
Quadro 1 – Dor pélvica aguda: como identificar e como manejar as principais causas ginecológicas e não ginecológicas
| CAUSA | COMO IDENTIFICAR/AVALIAR | O QUE FAZER | QUEM FAZ | |
|---|---|---|---|---|
| Causas ginecológicas | Doença inflamatória pélvica | Critérios diagnósticos (três critérios maiores + um critério menor OU um critério elaborado):
Critérios elaborados: |
O tratamento antimicrobiano deve ser iniciado imediatamente para evitar sequelas ao aparelho reprodutor. - Casos leves:
- Repouso relativo, abstinência sexual, sintomáticos.
|
Médico (a) |
| Dismenorreia | - Cólica menstrual (em alguns casos, intensa, com repercussão gastrintestinal). - Caráter cíclico. |
- Estilo de vida saudável, atividade física regular; - Anti-inflamatórios não hormonais: podem ser iniciados 2 a 3 dias antes do período menstrual e mantidos durante a menstruação (evitar uso superior a 7 dias) – Ibuprofeno 600mg ou Diclofenaco 50 mg, de 8/8 horas; - Antiespasmódicos e analgésicos, se necessário: Escopolamina 10 mg, de 6/6 horas; Dipirona ou Paracetamol 500 mg 6/6 horas. |
Enfermeiro(a)/ Médico(a) | |
| Torção/ruptura de cisto ovariano |
- Quadro de abdome agudo, com irritação peritoneal; - Atentar para sinais de alerta. |
- Encaminhar para serviço de urgência/emergência; - Provável quadro cirúrgico; - Exames complementares no serviço de urgência: hemograma, ultrassom transvaginal. |
Médico (a) | |
| Endometrite pósparto/aborto | - Sangramento e/ou corrimento com odor fétido; - Comprometimento do estado geral – atentar para sinais de alerta. |
- Encaminhar para hospital de referência – provável internação para antibioticoterapia venosa; - Exames complementares no serviço de urgência: hemograma, Ultrassom transvaginal para avaliar presença de restos ovulares ou placentários |
Médico (a) | |
| Causas não ginecológicas | Apendicite | - Quadro de abdome agudo, com irritação peritoneal - Dor iniciada em região epigástrica/periumbilical e evolui para dor localizada em fossa ilíaca direita - Alteração de ritmo intestinal; náuseas/vômitos - Comprometimento do estado geral, febre |
- Encaminhar para serviço de referência em cirurgia geral. | Médico (a) |
| Infecção/litíase urinária | - Disúria, polaciúria, poliúria; - Hematúria; - Dor lombar associada; - Comprometimento do estado geral. |
- Hidratação, sintomáticos; - Antibioticoterapia. Exames complementares: - Hemograma, EAS, urocultura, considerar realização de tomografia na presença de hematúria |
Enfermeiro (a) / Médico (a) - Ver fluxograma 14, Queixas Urinárias |
|
| Constipação intestinal e outras doenças intestinais | - Ritmo intestinal não diário, fezes ressecadas; - Presença de muco ou sangue nas fezes; - Diarreia, náuseas, vômitos; - Febre, desidratação. |
- Constipação – dieta rica em fibras, aumentar ingestão de líquidos, atividade física regular; - Diarreia aguda: hidratação e sintomáticos; - Encaminhar se houver suspeita de doenças inflamatórias intestinais; - Considerar avaliação clínica para exames pertinentes. |
Enfermeiro (a)/Médico (a) | |
| Vasculopatia abdominal | - Quadros agudos, com dor intensa e grande comprometimento do estado geral (ex.: aneurisma de aorta abdominal, trombose/isquemia mesentérica). | - Encaminhar para serviço de urgência/emergência. | Médico (a) |
Nota: * As parcerias sexuais dos últimos dois meses, sintomáticas ou não, devem ser tratadas empiricamente contra Neisseria gonohrroeae e Chlamydia trachomatis.
Quadro 2 – Dor pélvica crônica - como identificar e como manejar as principais causas
Quadro 3 – Considerações gerais sobre o tratamento de dor pélvica crônica
Atenção para possíveis fatores causais, desencadeantes ou de agravamento:
Laparoscopia (segunda linha, quando as outras intervenções terapêuticas falharam):
|
Referências
KRUSZKA, P. S.; KRUSZKA, S. J. Evaluation of acute pelvic pain in women. American Family Physician, v. 82, n. 2, p. 141-147, 2010.
ORTIZ, D. D. Chronic pelvic pain in women. American Family Physician, v. 77, n. 11, p. 1.535-1.542, 2008.
BRASIL. Ministério da Saúde. HIV/Aids, hepatites e outras DST. Brasília, 2006. (Cadernos de Atenção Básica, n. 18).
HOWARD, F. M. The role of laparoscopy in the chronic pelvic pain patient. Clin Obstet Gynecol, v. 46, n. 4, p. 749-766, 2003.
ACOG COMMITTEE ON PRACTICE BULLETINS-GYNECOLOGY. ACOG Practice Bulletin nº 51. Chronic Pelvic Pain. Obstet Gynecol, v. 103, n. 3, p. 589-605, 2004.
NOGUEIRA, A. A.; REIS, F. J. C.; POLI NETO, O. B. Abordagem da dor pélvica crônica em mulheres. Rev Bras Ginecol Obstet, v. 28, n. 12, p. 733-740, 2006.
ABERCROMBIE, P. D.; LEARMAN, L. A. Providing holistic care for women with chronic pelvic pain. J Obstet Gynecol Neonatal Nurs, n. 41, p. 668-679, 2012.
JARRELL, J. F. et al. Consensus guidelines for the management of chronic pelvic pain. J Obstet Gynaecol Can, v. 27, n. 9, p. 869-910, 2005.
ROYAL COLLEGE OF OBSTETRICIANS AND GYNAECOLOGISTS. RCOG Green-top Guideline nº 41. The initial management of chronic pelvic pain. London: RCOG, 2012. p. 2-16.
YUNKER, A. et al. Systematic review of therapies for noncyclic chronic pelvic pain in women. Obstet Gynecol Surv, v. 67, n. 7, p. 417-425, 2012.
BRASIL. Ministério da Saúde. Protocolo Clínico e Diretrizes Terapêuticas (PCDT): Atenção Integral às Pessoas com Infecções Sexualmente Transmissíveis (IST). Brasília, 2015. Versão sob consulta pública.





